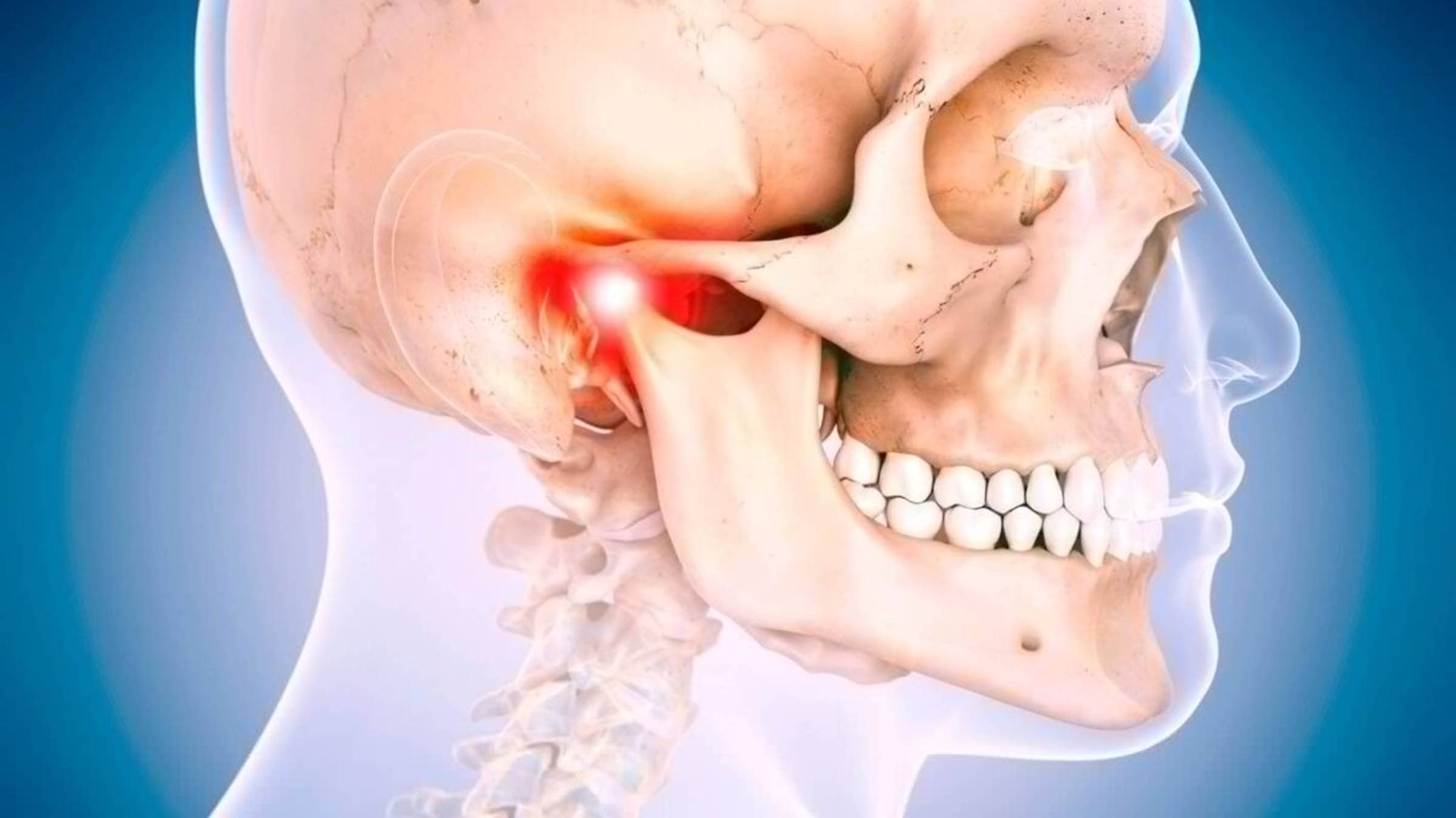
Боль в челюсти, щелчки при открывании рта, затруднения при жевании – все это может указывать на проблемы с височно-нижнечелюстным суставом (ВНЧС). Этот сложный парный сустав, соединяющий нижнюю челюсть с черепом, отвечает за множество движений, включая жевание, глотание и речь. Когда его работа нарушается, это может вызывать значительный дискомфорт и влиять на качество жизни.
Что такое дисфункция ВНЧС?
Дисфункция ВНЧС (или краниомандибулярная дисфункция, КМД) – это комплекс симптомов, связанных с нарушением функции височно-нижнечелюстного сустава и жевательных мышц. Это не одно конкретное заболевание, а скорее синдром, который может иметь множество причин.
Причины дисфункции ВНЧС
Причины могут быть разнообразными и часто взаимосвязанными:
- Бруксизм (скрежетание зубами). Ночное или дневное скрежетание создает избыточное напряжение на сустав и мышцы, приводя к их перенапряжению, воспалению и износу.
- Травмы. Удары в область челюсти, вывихи, переломы могут повредить сустав.
- Артрит. Воспаление сустава, вызванное ревматоидным артритом, остеоартритом.
- Неправильный прикус. Скученность зубов, отсутствие зубов, неправильное смыкание челюстей создают неравномерную нагрузку на сустав.
- Стресс и тревожность. Эмоциональное напряжение часто приводит к мышечному спазму, в том числе и жевательных мышц.
- Дегенеративные заболевания. Износ суставного диска или суставных поверхностей.
- Чрезмерное открывание рта. Например, при длительных стоматологических процедурах.
Симптомы дисфункции ВНЧС
Симптомы могут варьироваться у разных пациентов, но наиболее частые из них:
- Боль:
- В области сустава (перед ухом).
- В жевательных мышцах.
- В ушах (ощущение заложенности, шум).
- Головная боль (часто мигренеподобная).
- Боль в шее и плечах.
- Щелчки, хруст, треск. При открывании или закрывании рта, жевании.
- Затруднения при открывании рта. Ограничение амплитуды движения челюсти.
- Блокировка челюсти. Челюсть может «заклинивать» в открытом или закрытом положении.
- Изменение прикуса. Ощущение, что зубы смыкаются неправильно.
Диагностика и лечение
Диагностика дисфункции ВНЧС включает:
- Сбор анамнеза. Врач подробно расспрашивает о симптомах, истории болезни.
- Клинический осмотр. Оценка состояния зубов, прикуса, подвижности челюсти, пальпация жевательных мышц и сустава.
- Рентгенологические методы. КТ челюстно-лицевой области, МРТ сустава – для оценки состояния костных структур и мягких тканей.
Лечение дисфункции ВНЧС:
Лечение комплексное и направлено на устранение причин и симптомов:
Консервативные методы:
- Бруксо-капы. Индивидуально изготовленные ночные каппы, которые предотвращают скрежетание зубами и снимают напряжение с сустава. Это один из самых эффективных методов.
- Снижение стресса. Техники релаксации, медитация, психотерапия.
- Физиотерапия. Специальные упражнения для мышц и сустава, массаж, тепловые процедуры.
Медикаментозное лечение:
- Противовоспалительные препараты, миорелаксанты (для снятия мышечного спазма), обезболивающие.
- Коррекция прикуса. Ортодонтическое лечение, если причиной является неправильное смыкание зубов.
- Изменение формы пломб или реставраций. Если причиной является некорректное смыкание.
Хирургическое лечение: Применяется в редких, запущенных случаях, когда консервативные методы неэффективны. Может включать артроскопию (минимально инвазивное вмешательство) или артротомию (открытая операция на суставе).
Важно: При появлении симптомов дисфункции ВНЧС обратитесь к стоматологу или гнатологу (специалисту по заболеваниям ВНЧС). Своевременное лечение поможет избежать хронизации боли и серьезных разрушений сустава.