Наше тело – это сложная и взаимосвязанная система, где здоровье одного органа напрямую влияет на состояние другого. И, как бы это ни казалось удивительным, состояние желудочно-кишечного тракта (ЖКТ) оказывает значительное влияние на здоровье нашей полости рта. Часто проблемы с зубами и деснами могут быть не первопричиной, а лишь следствием заболеваний желудочно-кишечного тракта. Понимание этой неочевидной связи поможет выявить и лечить заболевания более комплексно.
Как болезни ЖКТ влияют на полость рта?
Нарушения в работе желудочно-кишечного тракта могут проявляться во рту различными способами:
Изменение микрофлоры:
- Дисбактериоз кишечника. Нарушение баланса полезных и вредных бактерий в ЖКТ может привести к дисбалансу микрофлоры и во рту. Это может способствовать росту патогенных бактерий, вызывающих кариес, гингивит и пародонтит.
- Грибковые инфекции. При снижении иммунитета или дисбактериозе могут активироваться грибки рода Candida, вызывая кандидозный стоматит (молочницу) во рту.
Кислотный рефлюкс (ГЭРБ):
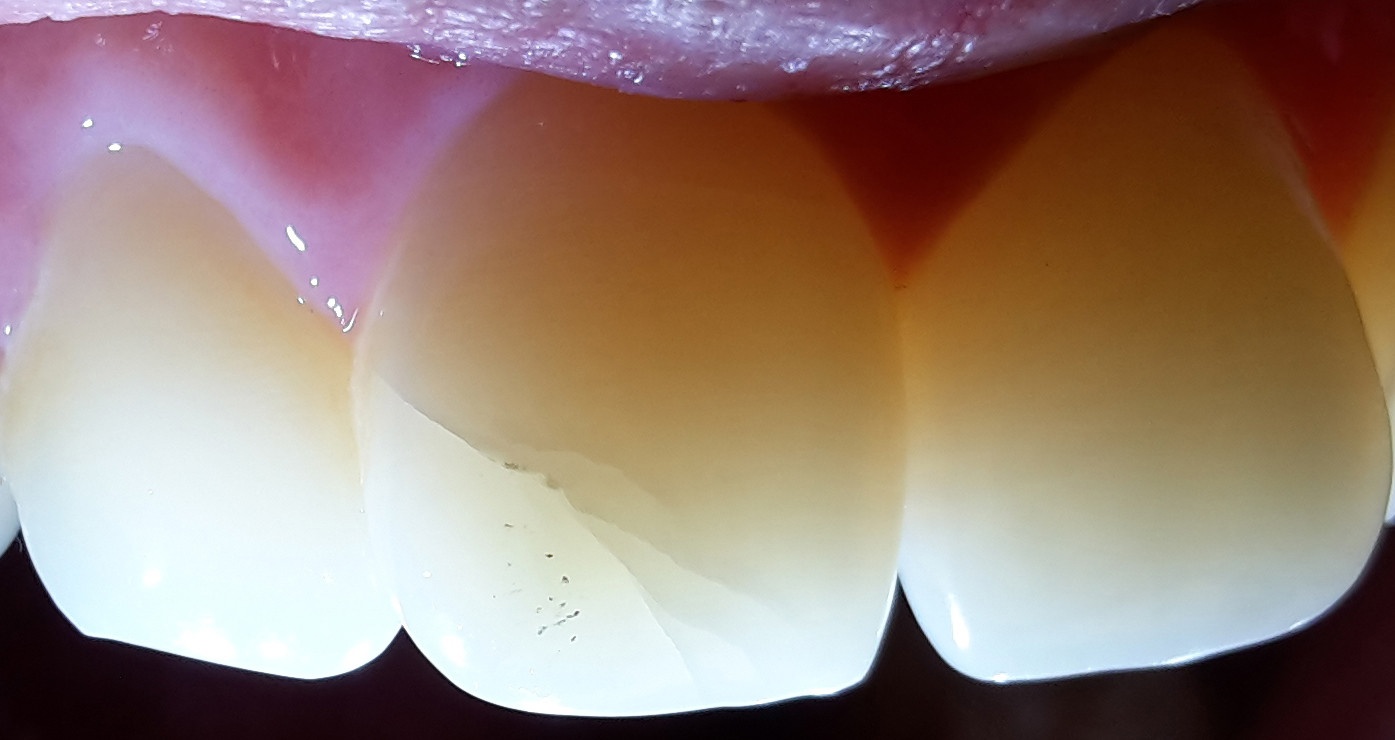
- Эрозия эмали. При гастроэзофагеальной рефлюксной болезни содержимое желудка (кислота) забрасывается в пищевод и полость рта. Кислая среда разрушает эмаль зубов, вызывая ее эрозию, истончение и повышенную чувствительность.
- Изменение pH во рту. Постоянное воздействие кислоты снижает pH в полости рта, создавая благоприятные условия для развития кариеса.
- Неприятный запах: Характерный кислый запах изо рта.
Нарушения всасывания питательных веществ:
- Дефицит витаминов и минералов. Заболевания ЖКТ (например, целиакия, воспалительные заболевания кишечника) могут нарушать всасывание необходимых для здоровья зубов и десен витаминов (C, D, группы B) и минералов (кальций, фосфор, железо).
- Последствия.Это может привести к ослаблению эмали, повышенной кровоточивости десен, замедлению заживления тканей.
Нарушения работы печени:
- Желтушность эмали. При некоторых заболеваниях печени может изменяться цвет эмали, придавая ей желтоватый или зеленоватый оттенок.
- Кровоточивость десен. Нарушение свертываемости крови при заболеваниях печени может проявляться повышенной кровоточивостью десен.
Болезнь Крона и язвенный колит:
- Афтозный стоматит. У пациентов с этими заболеваниями чаще наблюдаются афтозные язвы во рту.
- Сухость во рту. Может возникать из-за нарушения работы слюнных желез.
Что делать? Комплексный подход
Если у вас есть проблемы с зубами и деснами, но при этом вы не можете выявить явных причин в полости рта (плохая гигиена, отсутствие травм), стоит обратить внимание на состояние желудочно-кишечного тракта.
- Консультация стоматолога. Начните с визита к стоматологу. Он проведет осмотр, выявит возможные стоматологические проблемы и, при необходимости, направит вас к гастроэнтерологу.
- Консультация гастроэнтеролога. Важно пройти обследование для выявления или исключения заболеваний ЖКТ.
- Лечение основного заболевания. Успешное лечение основного заболевания ЖКТ часто приводит к улучшению состояния полости рта.
- Коррекция гигиены. При любых проблемах с зубами и деснами, улучшение гигиены полости рта (чистка зубов, использование нити, ополаскивателей) остается ключевым фактором.
- Диета. Соблюдение рекомендаций по питанию, как для лечения ЖКТ, так и для здоровья полости рта (ограничение сахара, кислых продуктов).
Недооценивать связь между здоровьем полости рта и состоянием желудочно-кишечного тракта нельзя. Комплексный подход к диагностике и лечению, включающий консультации стоматолога и гастроэнтеролога, поможет достичь наилучших результатов и сохранить здоровье всего организма.