Современная стоматология предлагает родителям эффективные методы профилактики кариеса, которые помогают сохранить детские зубы здоровыми на долгие годы. Среди них особое место занимают фторирование и герметизация фиссур. Эти процедуры, простые и безболезненные, значительно снижают риск развития кариеса и укрепляют эмаль молочных и формирующихся постоянных зубов.
Фторирование: укрепление эмали изнутри и снаружи
Фторирование – это процедура насыщения эмали зубов фтором, который играет ключевую роль в борьбе с кариесом. Фтор обладает несколькими важными свойствами:
- Реминерализация. Фтор способствует восстановлению эмали, разрушенной кислотами, которые вырабатывают бактерии. Он встраивается в структуру эмали, делая ее более прочной и устойчивой к внешним воздействиям.
- Снижение кислотности. Фтор подавляет активность кариесогенных бактерий, уменьшая их способность вырабатывать кислоты.
- Замедление деминерализации. Фтор препятствует вымыванию минералов из эмали.
Виды фторирования:
- Профессиональное (клиническое) фторирование. Проводится в стоматологическом кабинете. Существует два основных метода:
- Глубокое фторирование. Применяются специальные фторсодержащие препараты (например, кальций-фосфатные комплексы), которые проникают в глубокие слои эмали, создавая там депо фтора. Эта процедура обеспечивает длительную защиту.
- Поверхностное фторирование. На зубы наносятся фторлаки или гели. Это более быстрая процедура, которая формирует на поверхности зуба защитную пленку. Часто используется после профессиональной чистки.
- Когда проводится. Рекомендуется проводить профессиональное фторирование 1-2 раза в год, особенно для детей с повышенным риском развития кариеса, или после лечения кариеса.
- Домашнее фторирование: Осуществляется с использованием фторсодержащих зубных паст и ополаскивателей.
Зубные пасты: Для детей до 3 лет рекомендуется паста с содержанием фтора до 500 ppm, а для детей от 3 до 6 лет – до 1000 ppm. Важно следить, чтобы ребенок не глотал пасту.
Ополаскиватели: Могут использоваться по назначению врача.
Герметизация фиссур: защита «ловушек» для бактерий
Фиссуры – это естественные углубления и бороздки на жевательной поверхности молочных и постоянных зубов. Они могут быть очень узкими и глубокими, что делает их идеальным местом для скопления остатков пищи и размножения бактерий. Именно в фиссурах чаще всего начинается кариес, который трудно заметить на ранних стадиях.
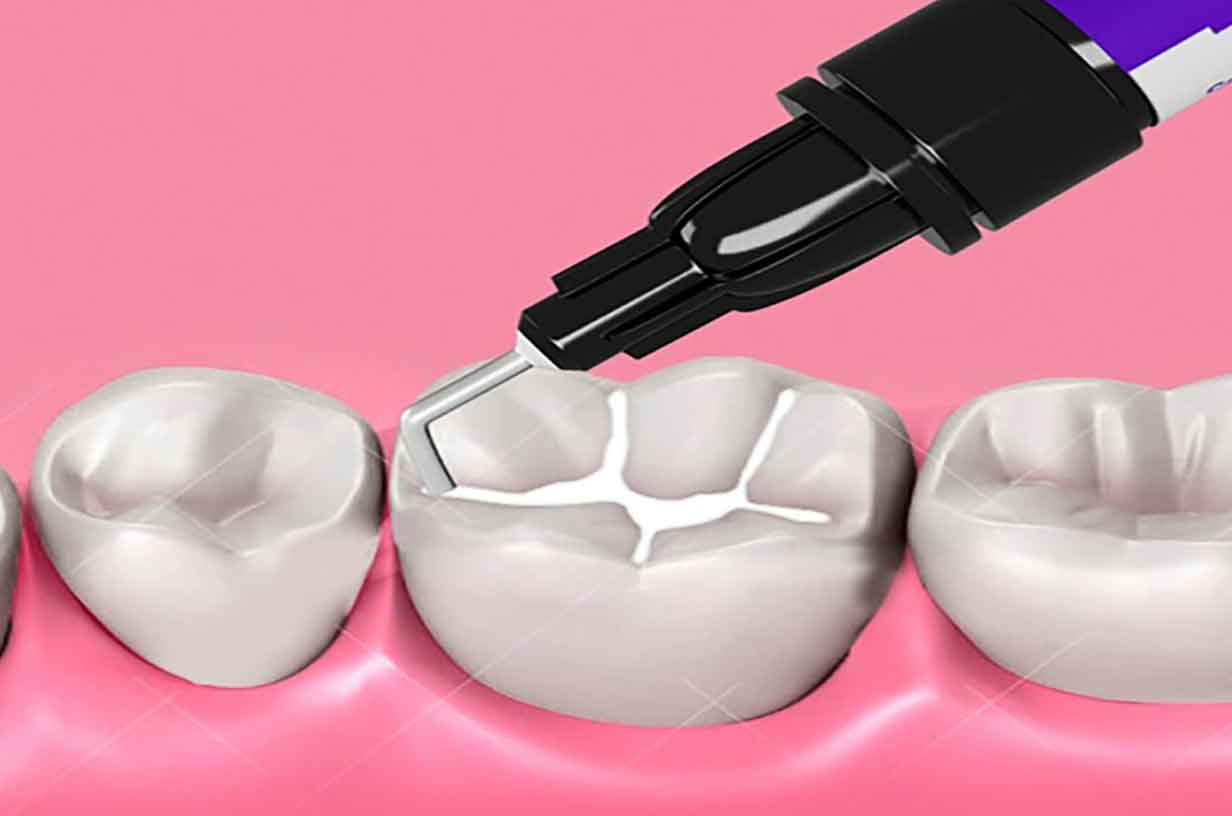
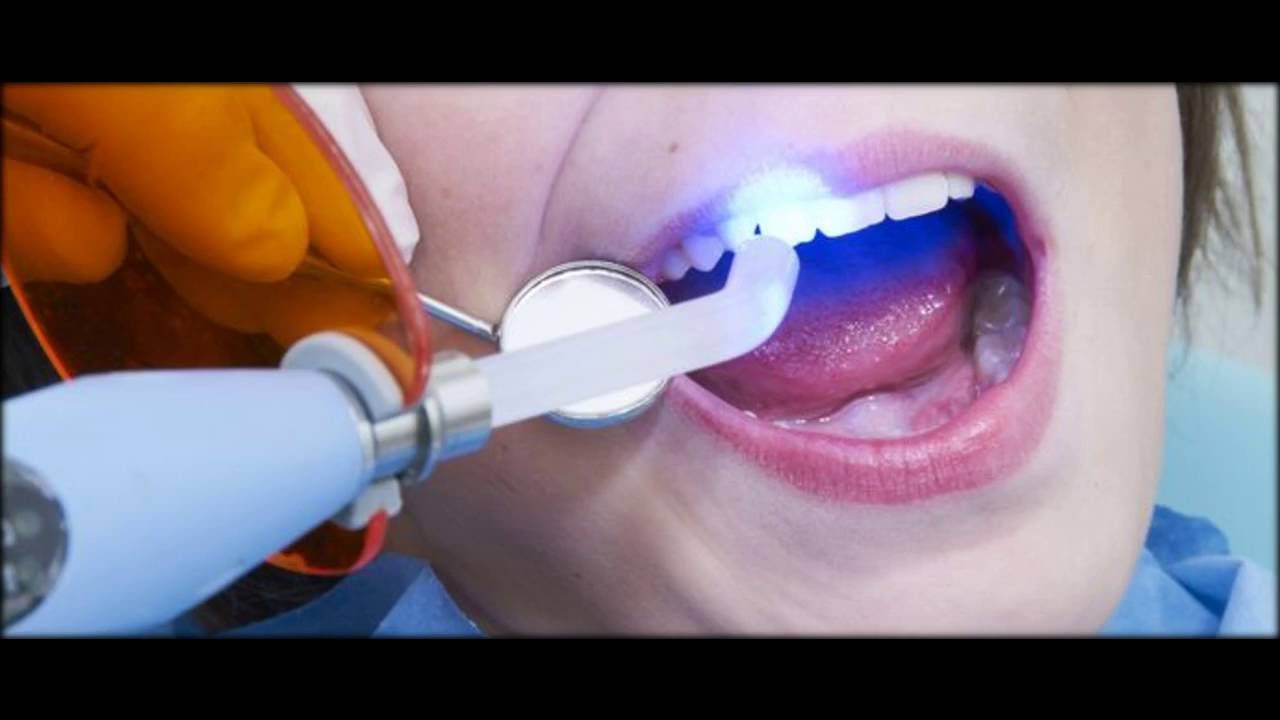
Герметизация фиссур – это процедура, при которой эти углубления заполняются специальным биосовместимым материалом (герметиком), чаще всего на основе композита или стеклоиономерного цемента. Герметик создает гладкую поверхность, которую легко чистить, предотвращая проникновение бактерий и остатков пищи в фиссуры.
Как проводится герметизация фиссур?
- Подготовка зуба. Жевательная поверхность зуба очищается от налета и обрабатывается специальным раствором (например, на основе фосфорной кислоты), который создает микропористость на эмали.
- Промывание и высушивание. Зуб тщательно промывается и высушивается.
- Нанесение герметика. Жидкий герметик наносится на фиссуры и полимеризуется (отверждается) под действием специальной лампы.
- Проверка. Врач проверяет, насколько плотно прилегает герметик, и при необходимости корректирует его.
Когда и зачем проводить герметизацию фиссур?
- На молочных зубах. Особенно важно герметизировать фиссуры на молочных молярах, которые находятся в полости рта длительное время.
- На постоянных зубах. Рекомендуется проводить герметизацию фиссур на свежепрорезавшихся постоянных зубах (первые моляры – примерно в 6-7 лет, вторые моляры – в 11-12 лет), пока фиссуры не успели поразить кариесом.
Преимущества: Эффективная профилактика кариеса: Герметизация снижает риск развития кариеса в фиссурах на 80-90%.
Безболезненность: Процедура не требует обточки зуба и проводится без анестезии.
Долгосрочный эффект: При правильном уходе герметик может сохраняться на зубах несколько лет.
Сочетание фторирования и герметизации
Фторирование и герметизация фиссур – это не взаимоисключающие, а комплементарные методы профилактики. Они могут проводиться как по отдельности, так и в сочетании. Стоматолог, оценив индивидуальные особенности ребенка, его гигиену полости рта и риски развития кариеса, подберет оптимальную программу профилактики.
Забота о здоровье детских зубов – это комплексный подход, который включает правильную гигиену, сбалансированное питание и своевременные профилактические процедуры, такие как фторирование и герметизация фиссур. Эти современные методы помогут вашему ребенку сохранить крепкие и здоровые зубы на всю жизнь.