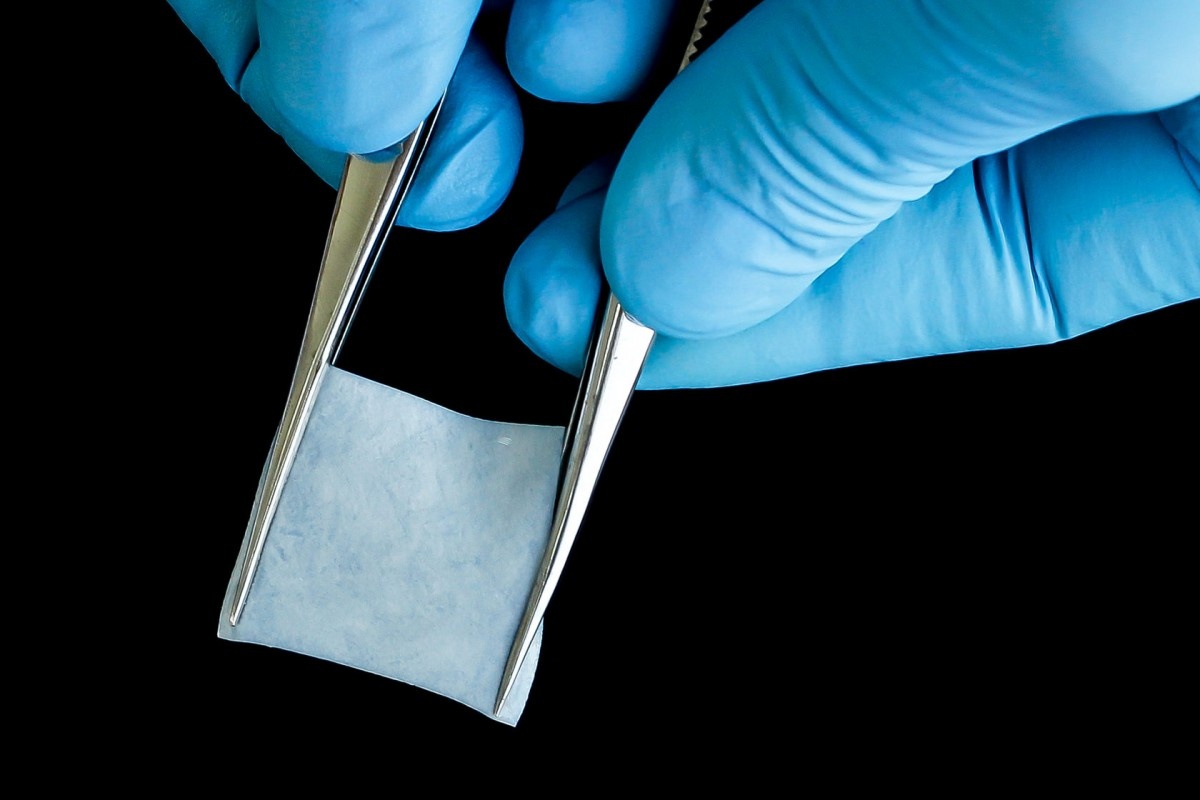
В современной имплантологии и пародонтологии часто возникает необходимость в восстановлении объема костной ткани или защите пародонтальных структур. Для этих целей активно используются специальные барьерные мембраны. Эти тонкие, но прочные материалы играют ключевую роль в ускорении заживления, предотвращении смещения костного материала и защите тканей от врастания мягких тканей. Давайте разберемся, какие виды мембран существуют, из каких материалов они изготавливаются и какую пользу приносят.
Зачем нужны барьерные мембраны?
Мембраны выполняют функцию барьера, разделяя различные ткани и создавая благоприятные условия для их регенерации. В стоматологии они используются в следующих случаях:
- При костной пластике (направленная тканевая регенерация – НТР). Мембрана создает пространство над костным материалом, препятствуя врастанию в него клеток десны и мягких тканей. Это позволяет собственным клеткам кости беспрепятственно проникать в костный материал и замещать его, формируя новую, полноценную костную ткань.
- При пародонтальной хирургии. Мембрана может использоваться для защиты обнаженного корня зуба и предотвращения врастания десны, способствуя регенерации периодонтальной связки и костной ткани.
- При установке имплантатов. Иногда мембраны применяются для закрытия дефектов вокруг имплантата, способствуя его лучшей остеоинтеграции.
Виды мембран и материалы:
Мембраны классифицируются по их происхождению и способности к рассасыванию.
- Резорбируемые (рассасывающиеся) мембраны:
Это наиболее распространенный тип мембран, которые со временем рассасываются в организме, не требуя повторного хирургического вмешательства для удаления.
Материалы:
- Коллаген: Наиболее популярный материал. Коллаген – это естественный белок, являющийся основным компонентом соединительной ткани. Коллагеновые мембраны обладают отличной биосовместимостью, стимулируют рост клеток и обладают гемостатическим (кровоостанавливающим) действием. Они рассасываются в течение нескольких недель или месяцев, в зависимости от типа коллагена и его обработки.
- Синтетические полимеры (например, полигликолевая кислота, полимолочная кислота): Материалы, которые также постепенно рассасываются в организме. Они обладают хорошей прочностью и стабильностью, но могут вызывать более выраженную воспалительную реакцию при рассасывании.
- Комбинированные материалы: Часто используются комбинации коллагена с синтетическими полимерами или гидроксиапатитом для улучшения свойств мембраны (прочности, регенерационных свойств).
Преимущества резорбируемых мембран:
- Не требуют удаления: Нет необходимости в повторной операции.
- Биосовместимость: Хорошо интегрируются с тканями.
- Стимуляция регенерации: Коллаген и другие биоактивные компоненты способствуют росту клеток.
Недостатки резорбируемых мембран:
- Ограниченный срок барьерной функции: Рассасываются за определенное время, поэтому их эффективность зависит от скорости заживления.
- Возможное обнажение: При осложнениях (инфекция, обнажение мембраны) она может рассосаться раньше времени.
- Нерезорбируемые (не рассасывающиеся) мембраны:
Эти мембраны остаются в тканях постоянно и, как правило, требуют удаления через определенное время (обычно 4-6 недель).
Материалы:
- Политетрафторэтилен (e-PTFE, Gore-Tex): Высокопрочный, инертный материал, который не рассасывается и не вызывает воспаления. Имеет пористую структуру, которая позволяет прорастать кровеносным сосудам, но препятствует врастанию клеток мягких тканей.
- Титан: Иногда используются титановые сетки для создания жесткого каркаса при значительном дефиците кости.
Преимущества нерезорбируемых мембран:
- Длительная барьерная функция: Обеспечивают стабильность и защиту на протяжении всего периода формирования новой кости.
- Высокая прочность: Предотвращают смещение костного материала.
- Возможность использования с аутотрансплантатами: Хорошо сочетаются с собственными костными блоками.
Недостатки нерезорбируемых мембран:
- Требуют повторной операции: Для удаления мембраны.
- Риск инфицирования: При обнажении мембраны существует риск ее инфицирования и отторжения.
Выбор мембраны:
Выбор типа мембраны и материала зависит от конкретной клинической ситуации, объема костного дефекта, типа операции и предпочтений хирурга. Резорбируемые мембраны из коллагена являются наиболее популярным выбором благодаря удобству и биоактивным свойствам. Нерезорбируемые мембраны чаще применяются в сложных случаях, требующих длительной и надежной барьерной функции.
Независимо от типа, мембраны являются важным инструментом в руках имплантолога и пародонтолога, позволяющим добиться наилучших результатов в восстановлении и регенерации костной ткани и тканей пародонта.